Хронические заболевания легких (ХЗЛ) являются актуальной проблемой педиатрии. Это связано со значительной распространенностью этих заболеваний и ранней инвалидизацией больных, страдающих ими.
В последние годы отмечается увеличение частоты этих состояний, что сопряжено с рядом серьезных терапевтических и социальных проблем.
Хронические заболевания лёгких — группа хронических болезней бронхолегочной системы, различных по причинам и механизмам развития, но имеющих ряд общих клинических, функциональных и морфологических проявлений: кашель, одышку, нарушение бронхиальной проходимости, фиброз, сочетающийся с деструктивными и воспалительными изменениями в бронхах, сосудах, паренхиме лёгких.
К хроническим заболеваниям легких относят следующие состояния: хронический бронхит;
- хроническая пневмония;
- хронический облитерирующий бронхиолит;
- пороки развития трахеи, бронхов, легких и легочных сосудов;
- наследственные заболевания легких.
Некоторые заболевания, которые нельзя классифицировать только как заболевания легких, протекают с симптомами хронического поражения бронхолегочной системы. К этим болезням можно отнести: муковисцидоз, первичные иммунодефицитные состояния, синдром цилиарной дискинезии, поражения легких при коллагенозах и некоторые другие.
Таким образом, хронические заболевания легких составляют довольно обширную группу недугов, различающихся по этиологии и симптоматике.
При всем многообразии клинических форм заболеваний большую их часть объединяет тот факт, что в основе течения заболевания лежит хронический воспалительный процесс в бронхах и/или легких, а бактериальная инфекция играет в его формировании и течении важную роль. В некоторых случаях бактериальная инфекция является пусковым механизмом формирования хронических воспалительных заболеваний легких (ХВЗЛ).
Хронические воспалительные поражения легких у детей многообразны. Это могут быть отдельные нозологические формы или клинические проявления при других видах приобретенной, врожденной или наследственной патологии.
Цель исследования:
Изучение особенностей течения и частоты встречаемости хронических заболеваний легких у детей разных возрастов. Исследование было основано на статистической выборке.
В соответствии с поставленной целью, были определены следующие задачи:
- Изучить особенности течения хронических заболеваний легких у детей;
- Установить частоту встречаемости хронических заболеваний легких у детей по полу и возрасту;
- Изучить кратность и длительность госпитализаций детей с ХЗЛ;
- Изучить посевы мокроты у детей с ХЗЛ;
- Проанализировать какими группами антибиотиков получали лечение дети с ХЗЛ.
ГЛАВА 1: Теоретическая часть (обзор литературы)
1 Инфекционно-воспалительные заболевания легких
1.1 Хроническая пневмония
Иммунопрофилактика заболеваний детей
... К специфическим относится иммунопрофилактика - один из ведущих методов профилактики инфекционных заболеваний. Опыт вакцинопрофилактики свидетельствует, что при прекращении массовой иммунизации детей первых лет ... терапии, злокачественными заболеваниями, некоторыми хроническими инфекциями и другими причинами. В аспекте активной иммунизации важно иметь в виду, что детям, страдающим иммунологической ...
Хронический воспалительный неспецифический бронхолёгочный процесс, имеющий в основе необратимые морфологические изменения в виде деформации бронхов и/или пневмосклероза в одном или нескольких сегментах лёгких и сопровождающийся рецидивами воспаления в бронхах и лёгочной ткани.
Причины возникновения пневмонии:
Предрасполагают к развитию хронической пневмонии следующие факторы: затяжные сегментарные (полисегментарные) пневмонии, особенно перенесённые в первые годы жизни ребёнка. В этот период воспаление влияет на дифференцировку различных структур лёгких, вызывая перестройку лёгочной ткани и её необратимую деформацию. Даже первая пневмония у ребёнка раннего возраста может привести к хронизации процесса.
Ателектазы различного происхождения (врождённые, особенно у недоношенных детей, возникшие вследствие аспирации инородных тел, пищи, жидкости и желудочного содержимого).
На месте ателектазов формируются пневмосклероз и деформации бронхов. Инфицирование при пороках развития, наследственных и генетически детерминированных заболеваниях, протекающих с лёгочным синдромом (вторичная хроническая пневмония).
Наиболее частые микроорганизмы, поддерживающие воспаление и выделяемые из бронхиального секрета, — Haemophilus influenzae (в 60-70% случаев) и Streptococcus pneumoniae (в 35-40%) или их ассоциация, наиболее резистентная к терапии. Кроме того, у 5-10% пациентов высевают Moraxella catarrhalis, у 10-15% — грибковую микрофлору. В патологический процесс вовлекаются не только внутренняя оболочка бронха, но и перибронхиальная ткань, создавая тем самым условия для деформации бронхов. Длительному воспалению сопутствуют расстройства крово- и лимфообращения, гипоксия, способствующие развитию фиброза и пневмосклероза. При длительно существующих воспалительных изменениях нарушаются иннервация поражённых участков, их дренажная функция. Гиперсекреция слизи, нарушение работы мерцательного эпителия приводят к застою мокроты, колонизации её микробной флорой, хроническому течению воспалительного процесса.
Симптомы хронической пневмонии у детей:
Хроническая пневмония у детей выражена симптомами — кашель, выделение мокроты и стойкие хрипы в лёгких.
Кашель — основной клинический признак. Вне обострения он может быть редким, непостоянным, сухим, появляться лишь в утренние часы. При обширных поражениях больные могут откашливать мокроту, чаще слизистого или слизисто-гнойного характера. При обострении кашель, как правило, становится влажным, «продуктивным», мокрота приобретает слизисто-гнойный или гнойный характер, количество её увеличивается.
Хрипы выслушивают постоянно, локализация их соответствует зонам поражения, причём влажные средне и мелкопузырчатые сохраняются и в период ремиссии. Наряду с влажными могут выслушиваться и сухие свистящие хрипы. При обострении количество хрипов увеличивается, они выслушиваются за пределами зон поражения.
Хроническая пневмония у детей
... включая врожденные, последствия аспирации инородных тел в бронхи, к которым примыкают пневмонии у детей с хронической аспирацией пищи, жидкости и желудочного содержимого. Факторами, ... неспецифических болезней органов дыхания у детей. На симпозиуме единогласно было решено сохранить ХП как самостоятельную форму хронических бронхолегочных заболеваний у детей в обновленной классификации. Этиология ...
Диагностика хронической пневмонии у детей:
Лабораторные и инструментальные исследования:
В периферической крови в период обострения могут быть обнаружены нейтрофильный лейкоцитоз, увеличение СОЭ.
При исследовании функции внешнего дыхания регистрируют комбинированные обструктивные и рестриктивные нарушения.
При рентгенологическом исследовании выявляют усиление и деформацию лёгочного рисунка, утолщение стенок бронхов, фиброзирование отдельных сегментов с уменьшением их объёма.
При подозрении на хроническую пневмонию в обязательном порядке необходимо проводить полное бронхологическое обследование. Бронхоскопия позволяет выявить наличие, локализацию и характер эндобронхита [катаральный, катаральногнойный, гнойный], степень активности эндобронхита; также можно аспирировать содержимое для бактериологического исследования.
С помощью бронхографии уточняют характер деформации бронхов (цилиндрические или мешотчатые бронхоэктазы), локализацию и распространённость поражений бронхов. Окончательная верификация диагноза возможна только после бронхографического обследования.
Лечение хронической пневмонии у детей:
Лечение (в основном консервативное) проводят поэтапно: специализированный пульмонологический стационар — пульмонологический санаторий — поликлиника. При обострении заболевания лечение направлено на ликвидацию воспалительного процесса в бронхах и лёгких, нормализацию нарушенных функций. Оно включает борьбу с инфекционным агентом, восстановление дренажных функций бронхов, симптоматические и общеукрепляющие средства.
Средства от хронической пневмонии для детей:
Антибактериальную терапию проводят с учётом чувствительности выделенной микрофлоры. Пневмококк сохраняет чувствительность к препаратам пенициллинового ряда, цефалоспоринам и макролидам. Гемофильная палочка чувствительна к полусинтетическим пенициллинам (ампициллин, амоксициллин), защищенным пенициллинам (амоксициллин+клавулановая кислота), цефалоспоринам II-III поколения (цефотаксим, цефоперазон, цефуроксим), некоторым макролидам (азитромицин), Moraxella — к аминогликозидам, макролидам, рифампицину и левомицетину.
Оптимальный способ введения — эндобронхиальный, при котором после промывания бронхов и аспирации патологического содержимого антибиотик вводят через катетер непосредственно к месту воспаления (лечебная бронхоскопия).
Эту процедуру проводят маленьким детям под наркозом, а детям старше 8-10 лет — под местной анестезией. Обычно для ликвидации активного гнойного эндобронхита достаточно 4-5 бронхоскопий. При высокой степени активности и большой распространённости эндобронхита применяют сочетанный путь введения антибиотика: одновременно эндобронхиально и парентерально (внутримышечно).
Улучшение дренажной функции бронхов — неотъемлемая часть лечения в период обострения хронической пневмонии. При этом используют отхаркивающие и разжижающие мокроту лекарственные препараты, массаж, вибромассаж, постуральный дренаж (положение больного с опущенным головным концом кровати, обеспечивающее наилучший отток секрета из наиболее часто поражаемых сегментов; для дренирования других сегментов используют несколько различных положений), бронхоскопические санации. При хронической пневмонии показано назначение общеукрепляющих средств и витаминов.
Курсовая работа острый бронхит у детей
... чаще регистрируется острый бронхит; хронический бронхит чаще наблюдается в старшей возрастной группе. Заболеваемость бронхитом у мужчин выше, чем у женщин. Показатели заболеваемости бронхитом на 1000 человек взрослого населения обоих полов: Возраст Острый бронхит Хронический бронхит 16 ...
Оперативное лечение показано лишь некоторым больным в следующих ситуациях. Неэффективность консервативной терапии (адекватной степени активности и распространённости процесса, продолжительностью не менее 1 года): Объём поражения в пределах доли лёгкого. Возраст старше 7 лет, после окончания дифференцировки лёгочных структур. Развитие осложнений: пиопневмоторакс, напряжённый пневмоторакс, кровотечения и др. Противопоказаниями к оперативному вмешательству считают обширные двусторонние процессы на фоне генетически детерминированных наследственных или системных заболеваний.
Основные принципы профилактики:
Адекватная терапия острых пневмоний и предупреждение их перехода в затяжные. — Своевременная диагностика и правильное лечение при затяжных сегментарных и полисегментарных пневмониях. — Предупреждение попадания в бронхи инородных тел, их своевременное выявление и удаление. — Распознавание и настойчивое лечение ателектазов различного происхождения. Больных с хронической пневмонией следует наблюдать диспансерно в период ремиссии. Периодичность наблюдений определяют индивидуально, обычно — 2-3 раза в год. Детей с бронхоэктазами должен осматривать пульмонолог каждые 2-3 мес. Лечебные мероприятия включают рациональный режим дня, ЛФК, при необходимости постуральный дренаж, санацию очагов хронической инфекции. При обострении болезни следует обеспечить своевременную госпитализацию в специализированный стационар.
1.1.2 Хронический бронхит
Хронический бронхит — поражение бронхиального дерева с перестройкой секреторного аппарата слизистой оболочки, развитием воспалительного процесса и склеротическими изменениями в глубоких слоях бронхиальной стенки, проявлениями которых являются продуктивный кашель, постоянные разнокалиберные хрипы в легких (не менее 3 мес) и наличие не менее 2-3-х обострений в год в течение 2-х и более лет.
Хронический бронхит в детском возрасте чаще является вторичным и развивается при других хронических заболеваниях легких: муковисцидозе, бронхолегочной дисплазии, врожденных пороках развития бронхов и легких. Как самостоятельное заболевание первичный хронический бронхит диагностируется чаще у детей старшего возраста и подростков.
Для правильного понимания хронического бронхита следует подчеркнуть его наиболее характерные особенности:
- Диффузный (хотя неравномерный) характер поражения бронхиального дерева;
- прогрессирующее хроническое течение заболевания с периодами обострений и ремиссий; 3) доминирование среди клинических симптомов кашля, выделения мокроты и одышки.
Клинические формы.
Выделяют:
- Простой неосложненный хронический бронхит, протекающий с выделением слизистой мокроты или без мокроты и без вентиляционных нарушений.
- Гнойный хронический бронхит, протекающий с выделением гнойной мокроты постоянно или в фазу обострения заболевания и без вентиляционных нарушений.
- Обструктивный хронический бронхит, протекающий с выделением мокроты и стойкими обструктивными нарушениями вентиляции
- Гнойно-обструктивный бронхит хронический бронхит, протекающий с выделением гнойной мокроты и стойкими обструктивными нарушениями вентиляции.
- Особые формы хронического бронхита: геморрагический и фибринозный.
Этиология и патогенез
Острый бронхит клиника диагностика лечение реферату детей
... - Хроническое легочное сердце (компенсированное, декомпенсированное). 2. Острый бронхит Острый бронхит - воспалительное поражение слизистой оболочки бронхов без клинических признаков бронхообструкции преимущественно вирусной или вирусно-бактериальной природы. Клинические критерии диагностики острого простого бронхита: * Кашель ...
Считают, что существенную роль в развитии хронического бронхита могут играть частые ОРВИ, вызывающие у некоторых детей глубокое повреждение эпителия слизистой оболочки бронхов. Это нарушает мукоцилиарный клиренс и способствует контаминации дыхательных путей микробной флорой. Поддерживают воспалительный процесс очаги хронической инфекции в носоглотке.
Критерии диагностики хронического бронхита:
- Анамнестичные: наличие длительных (в течение 2-3 мес) обострений бронхита не менее чем 2-3 раза в год за последние 2 года;
- жалобы на постоянный (в течение 9-10 мес) влажный кашель;
- отягощенная наследственность по бронхолегочным заболеваниям ;
- проживание в экологически неблагоприятных зонах.
Клинические:
- Респираторный синдром: продуктивный кашель с выделением слизистой или слизисто-гнойной мокроты во время обострения;
- кашель сохраняется и при стойком клиническом благополучии, легко провоцируется изменениями физико-химических свойств воздуха, психоэмоциональными факторами, физической нагрузкой, инфекциями;
- Бронхолегочный синдром: стойкие влажные разнокалиберные хрипы в легких (чаще диффузные) на фоне жесткого дыхания;
- Симптомы хронической интоксикации различной степени, с периодическим повышением температуры тела до фебрильных цифр при обострении и до субфебрильных — в период ремиссии.
Параклинические:
- Рентгенография органов грудной клетки: усиление бронхо-сосудистого рисунка и стойкая деформация локального или диффузного характера;
- Бронхоскопия: картина катарального, катарально-гнойного эндобронхита в период ремиссии и гнойного при обострении процесса;
- Бронхография: изменения хода бронхов, их просвета с расширением различной степени в дистальных отделах;
- Общий анализ крови: незначительный лейкоцитоз с признаками воспаления или отсутствие сдвигов в период ремиссии, нейтрофильный лейкоцитоз и увеличение СОЭ при обострении;
- Исследование мокроты: повышение количества сегментоядерных нейтрофилов и эозинофилов, уменьшение количества макрофагов, снижение уровня секреторного ИgА;
- Биохимическое исследование крови: диспротеинемия, гипогаммаглобулинемия, положительный С-реактнвний белок;
- Бронхо-альвеолярный лаваж: повышение содержания альфа-1-антипротеаз, уменьшение поверхностно-активных свойств сурфактанта, повышение количества нейтрофилов, эозинофилов, уменьшение количества альвеолярных макрофагов, лизоцима, положительные результаты бактериологического исследования с выделением преимущественно грамположительной микрофлоры;
- Функция внешнего дыхания: смешанный характер нарушений с преобладанием обструктивных изменений легочной вентиляции;
Лечение хронического бронхита.
I. Период обострения бронхита:
- При токсикозе I степени — общий режим, при токсикозе II степени — постельный режим.
- Диета — высокобелковое питание, свежие овощи, фрукты, соки.
Ограничить углеводы и соль до половины потребности.
Диспансеризация детей-инвалидов Санкт-Петербурга с заболеваниями ...
... детей-инвалидов, страдающих от 13 наиболее тяжёлых и часто встречаемых заболеваний опорно-двигательного аппарата в детском и подростковом возрасте. 4. Основные принципы диспансеризации детей-инвалидов ... процессе амбулаторного диспансерного наблюдения детей-инвалидов с ортопедической патологией. Цель исследования. Усовершенствовать систему диспансеризации детей-инвалидов с основными формами ...
- Антибактериальная терапия в зависимости от выделенной флоры и ее чувствительности.
- Физиотерапия; УВЧ, микроволновая терапия, электрофорез с растворами платифиллина, меди сульфат, никотиновой кислоты, кальция хлорида.
Аэрозольтерапия: при катаральном эндобронхите — ультразвуковые ингаляции натрия хлорида, натрия гидрокарбоната, калия йодида. При гнойном эндобронхите — трипсин, химотрипсин, ацетил-цистеин, ингаляции антисептиков, антибиотиков.
- Бронхоскопическая санация (при гнойном эндобронхите) растворами фурацилина, полимиксина, ацетилцистеина.
- Муколитики и экспекторанты: бромгексин, фицимуцин, лазолван, 3% раствор калия йодида.
- Устранения бронхообструктивного синдрома: теофиллин и теопек.
- Вибрационный массаж и постуральный дренаж.
9. Лечебная физическая физкультура, дыхательная гимнастика <#»879530.files/image001.gif»>
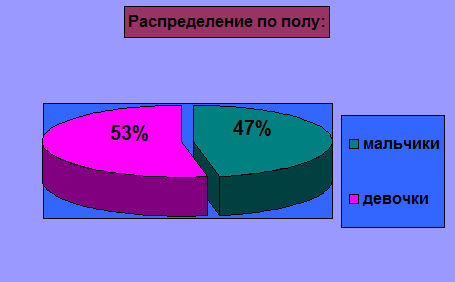
Распределение по полу было следующим — мальчиков 16 (47%), девочек соответственно 18 (53%), которое представлено на диаграмме:
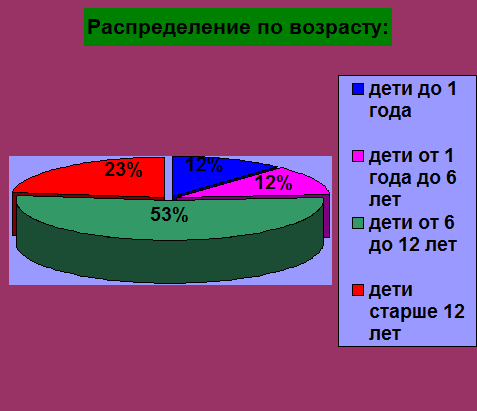
Распределение по возрасту было следующим: дети до 1 года-4 ребенка (12%);
- от 1 года до 6 лет- 4 ребенка (12%);
- от 6 до 12 лет- 18 детей (53%);
- старше 12 лет- 8 детей (23%).
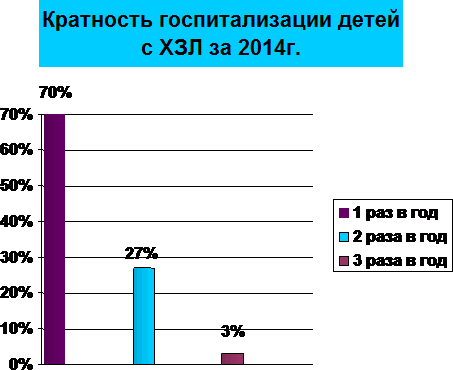
По кратности госпитализации за год, дети распределились следующим образом: 1 раз в год-24 детей (70%); 2 раза в год-9 детей (27%); 3 раза в год-1 (3%).
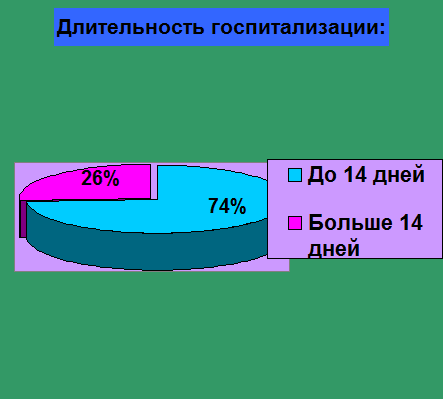
Длительность госпитализации у 25 детей (74%) составило от 7 до 14 дней; а у остальных 9 детей (26%)- больше 14 дней.
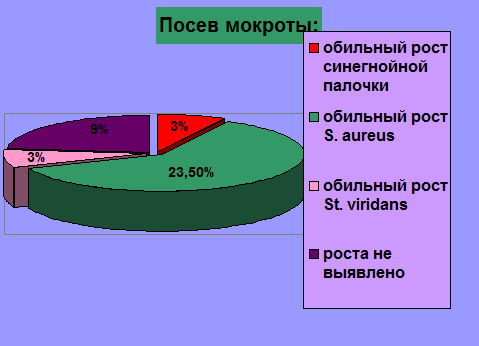
При изучении посева мокроты были выявлены следующие результаты: обильной рост смешанной микрофлоры с преобладанием синегнойной палочки — у 1 ребенка (3%); обильный рост S. aureus- у 10 детей (23,5%); обильный рост St. Viridans — у 1 (3%); у 3 детей (9%) — роста не выявлено.
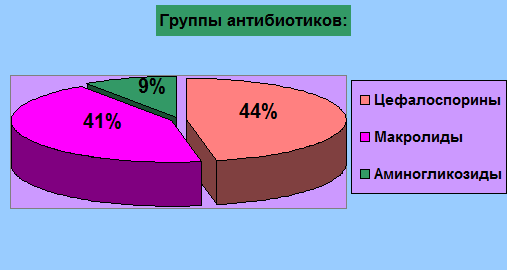
Цефалоспорины получали 15 детей (44%); Макролиды-14 детей (41%); Аминогликозиды-3 (9%).
Заключение
Хронические заболевания легких до настоящего времени остаются одной из актуальных проблем в медицине и практического здравоохранения вследствие широкого распространения и неблагоприятного влияния на организм.
Выводы:
- Данные, полученные при анализе историй болезни, позволяют сказать, что среди основных хронических заболеваний легких у детей преобладают хронический бронхит у 11 (32%) и муковисцидоз у 10 (29%).
- Распределение по полу было следующим — мальчиков 16 (47%), девочек соответственно 18 (53%).
- Среди возрастных групп преобладают дети от 6 до 12 лет (53%).
14 стр., 6816 слов
Сестринский уход за детьми с заболеваниями мочевыделительной ...
... большее внимание обращается на заболевания органов мочевой системы у детей раннего возраста. В последнее время все очевиднее становится, что ряд заболеваний почек, ярко проявляющихся ... детей с заболеваниями мочевыделительной системы. Выявить понятие и признаки заболевания Проанализировать роль м/с в организации ухода за детьми при заболеваниях мочевыделительной системы 1. Диагностика заболеваний ...
- При изучении посева мокроты у 10 детей (23,5%) наблюдался обильный рост S. aureus.
- Из групп антибиотиков: 15 детей (44%) получали цефалоспорины; а 14 детей (41%)- маролиды.
Практическая значимость:
На основе сделанных выводов можно придти к заключению о необходимости комплексного системного подхода в решении проблемы хронических заболеваний легких у детей. Раннее выявление, адекватное и своевременное лечение острых заболеваний легких может реально снизить процент детей болеющих хроническими заболеваниями легких.
СПИСОК ИСПОЛЬЗУЕМОЙ ЛИТЕРАТУРЫ
[Электронный ресурс]//URL: https://psychoexpert.ru/diplomnaya/na-temu-zabolevaniya-organov-dyihaniya-u-detey/
1. Хронические заболевания легких у детей под ред. Н.Н. Розиновой, Ю.Л. Мизерницкого. ИД Практика, 2011г-224с.
- . Болезни органов дыхания практическое руководство под редакцией В.К. Таточенко. 2012г.
- Пульмонология детского возраста: проблемы и решения.
Под ред. Ю.Л. Мизерницкого и А.Д. Царегородцева. М.: МИА, 2005.
- Болезни органов дыхания под ред. Н.Р. Палеева. М.: Медицина: 2000 г.
- Болезни органов дыхания у детей под редакцией Рачинского С.
В., Таточенко В. К. М.: Медикина: 1987г.
- Муковисцидоз. Современные достижения и актуальные проблемы: методические рекомендации для врачей. Под ред. Н.И. Капранова и Н.Ю. Каширской. М.: МГНЦ РАМН, 2008.
- Муковисцидоз у детей: Практические рекомендации.
Под ред. проф. Н.И. Капранова. М., 2008.
- Муковисцидоз у детей и взрослых. Сборник По материалам X национального конгресса «Муковисцидоз у детей и взрослых», 1-2 июня 2011, г. Ярославль
9.Спитак Т. В. Особенности проявлений хронического облитерирующего бронхиолита в детском возрасте// Педиатрия. 1998. Вып. 4. С, 42-47.
- Классификация клинических форм бронхолегочных заболеваний у детей// Рос. вестн. перинатологии. и педиатрии. 1986. Вып. 2. С. 52-56.
11. Педиатрия под редакцией Н.П. Шабалова Санкт-Петербург, Спецлит,-2003.-С. 450-492.
- Педиатрия. Учебное пособие. Под ред.. А.В.Тяжкой.-К.: Медицина, 2005.С. 230-238.
- Педиатрия В.Г.
Майданник, 2002г.
- Детские болезни под редакцией А.А. Баранова 2002г.
- Рациональная фармакотерапия детских заболеваний.
Рук-во для врачей в 2х тт. Под общей ред. А.А. Баранова, Н.Н. Володина, Г.А. Самсыгиной. М.: Литтерра, 2007―2008.
