ОРГАНИЗАЦИЯ СЕСТРИНСКОГО КОНТРОЛЯ ЗА РАЗВИТИЕМ
РЕБЕНКА ГРУДНОГО ВОЗРАСТА
Медсестринский контроль за развитием ребенка — это, прежде всего, работа медсестры в педиатрическом отделении, которое состоит из 3-х основных отделов: профилактическая, лечебно-оздоровительная и воспитательная.
Профилактическая работа направлена на предупреждение возможных заболеваний, травм, а также своевременное выявление врожденных и приобретенных патологических состояний. Борьба за здорового ребенка также включает борьбу за здоровую мать, поэтому в сферу работы медсестры входит работа с беременными женщинами, особенно первородящими. Основной формой профилактической работы является патронаж.
Лечебная работа заключается в непосредственном выполнении назначений участкового врача, а также в вызове на прием к врачу детей диспансерной группы в соответствии с картотекой, основанной на ведении учетной формы № 30. Медсестра вместе с участковым педиатром ежедневно ведет амбулаторные приемы и выполняет предписания врача. Она должна быть хорошо знакома с историей развития ребенка (учетная форма № 112), статистическим талоном (учетная форма № 256).
У нее должен быть список детей участка от первых дней жизни до 15 лет.
Санитарно-просветительная работа. Совместно с врачом медицинская сестра проводит встречи с населением 1 раз в год, организует на участке кружки по уходу за ребенком, прогулочные группы, рейды чистоты, комнаты здоровья детей при ЖЭКе и т. п. Перепись детского населения на участке следует проводить 2 раза в год (апрель и сентябрь), используя подворные обходы. При переписи учитываются дети, проживающие и зарегистрированные в этой квартире, зарегистрированные, но не проживающие в этой квартире, проживающие, но не зарегистрированные в квартире.
Общие медицинские мероприятия по наблюдению за ребенком
|
Грудной возраст |
Ранний детский возраст |
||||||||||
|
2-4 нед |
2 мес |
4 мес |
6 мес |
9-10 мес |
12 мес |
15 мес |
18 мес |
2 г |
3 г |
4 г |
|
|
Анамнез |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
Инструктаж |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
Физикальные исследования |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
Общий контроль за развитием |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
Измерения: — рост |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
2-4 нед |
2 мес |
4 мес |
6 мес |
9-10 мес |
12 мес |
15 мес |
18 мес |
2 г |
3 г |
4 г |
|
|
— вес |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
+ |
||||||
|
— АД |
+ |
+ |
|||||||||
|
Исследования: — скрининг по метаболическим показателям |
+ |
||||||||||
|
— сенсорный скрининг |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
— анализ крови на Нb и Ht |
+ |
||||||||||
|
— анализ мочи |
+ |
||||||||||
|
Туберкулиновая проба |
+ |
+ |
|||||||||
|
Определение содержания свинца |
+ |
+ |
|||||||||
|
Прививки |
+ |
+ |
+ |
+ |
+ |
Физическое развитие детей
Основные признаки физического развития — рост, вес, окружность груди, окружность головы. В последние десятилетия наблюдается заметное ускорение физического развития детей по сравнению с их сверстниками, жившими 30-40 лет назад.
Измерения роста грудных детей проводят с помощью горизонтального ростомера: теменная часть головы уложенного ребенка плотно соприкасается с неподвижной планкой ростомера, а подошвы выпрямленных ног (надавить рукой на колени) — с подвижной планкой.
Измерение роста детей старше одного года проводится с помощью вертикальной рулетки. Ребенок располагается на платформе так, чтобы его пятки касались вертикальной опоры ростометра, а его голова находилась в положении, при котором внешний край глазницы и верхний край козелка уха находятся на горизонтальной линии. Подвижная планка прикладывается к голове без надавливания. Антропометрия проводится утром.
Рост новорожденного в среднем равен 50,5 см. Нормальный рост ребенка до 4 лет можно рассчитать по формуле:
100 — 8 х (4 — n), а старше 4 лет:
100 + 6 х (n — 4), где n — возраст ребенка в годах.
Взвешивание детей до 2-х лет проводится утром на весах с ванночкой, для детей постарше — на медицинских рычажных весах. Дети должны быть раздеты. При этом следует учитывать, что 90 из 100 детей имеют нормальный рост и вес. Хотя 5% нижних и верхних пределов роста и веса чаще определяются генетически и считаются нормой.
Таблица роста, девочки
|
Возраст (мес) |
Рост (см) |
||
|
5% |
50% |
95% |
|
|
0 |
46 |
50 |
53 |
|
1 |
48 |
53 |
57 |
|
2 |
52 |
56 |
60 |
|
3 |
55 |
58 |
63 |
|
4 |
57 |
60 |
66 |
|
5 |
59 |
63 |
68 |
|
6 |
61 |
65 |
70 |
|
7 |
62 |
67 |
72 |
|
8 |
64 |
69 |
74 |
|
9 |
65 |
70 |
75 |
|
10 |
66 |
72 |
76 |
|
11 |
67 |
73 |
77 |
|
12 |
68 |
74 |
78 |
|
13 |
69 |
75 |
80 |
|
14 |
71 |
76 |
81 |
|
15 |
72 |
77 |
82 |
|
16 |
73 |
78 |
83 |
|
17 |
74 |
79 |
84 |
|
18 |
75 |
80 |
86 |
Таблица роста, мальчики
|
Возраст (мес) |
Рост (см) |
||
|
5% |
50% |
95% |
|
|
0 |
46 |
50 |
55 |
|
1 |
50 |
54 |
57 |
|
2 |
53 |
57 |
61 |
|
3 |
56 |
60 |
64 |
|
4 |
58 |
63 |
67 |
|
5 |
60 |
65 |
70 |
|
6 |
63 |
67 |
72 |
|
7 |
64 |
69 |
74 |
|
8 |
66 |
71 |
75 |
|
5% |
50% |
95% |
|
|
9 |
68 |
72 |
77 |
|
10 |
69 |
74 |
78 |
|
11 |
70 |
75 |
79 |
|
12 |
71 |
76 |
81 |
|
13 |
72 |
77 |
82 |
|
14 |
74 |
78 |
83 |
|
15 |
75 |
79 |
85 |
|
16 |
76 |
80 |
86 |
|
17 |
77 |
81 |
87 |
|
18 |
78 |
82 |
88 |
Ребенок рождается с массой 2800—4000 г. Массу тела ребенка до 6 месяцев можно определить по формуле:
Мр + 800 х n,
где Мр — масса при рождении, 800 — средняя месячная прибавка, n — число месяцев жизни. Для детей второго полугодия:
Мр + (800 х 6) + 400 (n — 6).
Масса ребенка в 6 месяцев составляет 8200 г; на каждый недостающий месяц вычитается по 800, на каждый последующий — прибавляется 600 г.
У детей старше года ориентировочную массу тела можно определить так: 10,5 + 2n, где 10,5 кг — масса тела годовалого ребенка, n — возраст от 2 до 11 лет.
Таблица веса, девочки
|
Возраст (мес) |
Вес (кг) |
||
|
5% |
50% |
95% |
|
|
0 |
2.300 |
3.150 |
4.000 |
|
1 |
3.000 |
3.900 |
|
|
2 |
3.500 |
4.700 |
5.750 |
|
3 |
4.000 |
5.200 |
6.550 |
|
4 |
4.550 |
5.900 |
7.150 |
|
5 |
5.000 |
6.500 |
8.000 |
|
6 |
5.600 |
7.000 |
8.600 |
|
7 |
6.000 |
7.500 |
9.000 |
|
8 |
6.450 |
8.000 |
9.500 |
|
9 |
6.900 |
8.450 |
10.000 |
|
10 |
7.100 |
8.800 |
10.300 |
|
11 |
7.450 |
9.100 |
10.700 |
|
12 |
7.750 |
9.500 |
11.050 |
|
13 |
7.990 |
9.700 |
11.300 |
|
5% |
50% |
95% |
|
|
14 |
8.100 |
9.950 |
11.650 |
|
15 |
8.250 |
10.100 |
12.000 |
|
16 |
8.500 |
10.250 |
12.150 |
|
17 |
8.700 |
10.500 |
12.350 |
|
18 |
8.800 |
10.750 |
12.550 |
Таблица веса, мальчики
|
Возраст (мес) |
Вес (кг) |
||
|
5% |
50% |
95% |
|
|
0 |
2.500 |
3.500 |
4.500 |
|
1 |
3.000 |
4.250 |
5.250 |
|
2 |
3.800 |
5.000 |
6.300 |
|
3 |
4.350 |
5.900 |
7.200 |
|
4 |
5.000 |
6.400 |
8.000 |
|
5 |
5.600 |
7.000 |
8.750 |
|
6 |
6.000 |
7.750 |
9.300 |
|
7 |
6.550 |
8.050 |
10.000 |
|
8 |
7.000 |
8.700 |
10.450 |
|
9 |
7.400 |
9.000 |
11.000 |
|
10 |
7.750 |
9.400 |
11.200 |
|
11 |
8.000 |
9.850 |
11.650 |
|
12 |
8.300 |
10.050 |
12.000 |
|
13 |
8.500 |
10.300 |
12.150 |
|
14 |
8.800 |
10.550 |
12.500 |
|
15 |
9.000 |
10.850 |
12.750 |
|
16 |
9.150 |
11.050 |
13.000 |
|
17 |
9.250 |
11.200 |
13.200 |
|
18 |
9.500 |
11.450 |
13.400 |
Окружность грудной клетки у детей раннего возраста измеряют в положении лежа на спине, у детей старше года — в положении стоя. Сантиметровую ленту накладывают сзади на углы лопаток, спереди — на окружности ареолы. У девочек-подростков лента проходит под нижними углами лопаток и под грудью. Измерение окружности грудной клетки проводится на высоте вдоха, выдоха и во время паузы дыхания у детей старшего возраста, которые могут задерживать дыхание. Амплитуда грудных экскурсий определяется разницей окружности грудной клетки при максимальном вдохе и выдохе.
Окружность грудной клетки при рождении в норме 32—34 см, в 6 месяцев — 45 см. Для ориентировочного определения окружности грудной клетки у детей до 1 года используется следующий расчет: на каждый недостающий месяц до 6 месяцев надо из 45 вычесть 2 см, на каждый последующий месяц после 6 месяцев прибавить 0,5 см. Например, для определения окружности груди 4-месячного ребенка из 45 см вычитаем 2 х 2 см и получаем 41 см.
Окружность груди 8-месячного ребенка равна 45 + (2 х 0,5 см) = 46 см.
Окружность груди для детей до 10 лет определяется по формуле: 63 см — 1,5 см (10 — n), где 63 см — средняя окружность груди ребенка 10 лет, n — число лет. Окружность груди в сантиметрах детей старше 10 лет:
63 + 3 (n — 10).
Пример: окружность груди ребенка 13 лет равна: 63 + 3 (13 — 10) = 72 см.
Измерение окружности головы проводится рулеткой по максимальному периметру головы. Лента накладывается сзади на наиболее выступающую часть затылка и перед надбровными дугами. Для соблюдения асептики у новорожденных ленту перед использованием обрабатывают дезинфицирующим раствором, через месяц постоянного использования заменяют на новую.
Окружность головы при рождении составляет 34— 36 см; окружность головы ребенка 6 месяцев равна 43 см. Для детей до 1 года окружность головы определяется так: на каждый недостающий месяц из 43 см надо отнять 1,5 см, на каждый последующий прибавить 0,5 см. Так окружность головы ребенка в 4 месяца равна: 43 см — (1,5 см х 2) = 40 см; в 8 месяцев — 43 + (0,5 х 2) = 44 см. Для определения окружности головы у детей старше года за основу берется окружность головы ребенка 5 лет — 50 см; на каждый недостающий год из 50 вычитают по 1 см, на каждый последующий — прибавляют 0,6 см. Так окружность головы ребенка в 3 года составляет 50 — (1 х 2) = 48 см, а в 7 лет — 50 + (2 х 0,6) =51,2 см.
Таблица окружности головы
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Предполагаемые нормы физического развития
1-й месяц
2-й месяц
3-й месяц
4 – 5-й месяц
6-й месяц
7-й месяц
8-й месяц
9-й месяц
10-й месяц
11-й месяц
12-й месяц
Первый патронаж
патронаж проводят один раз в неделю
В любом возрасте ребенок нуждается в строгом и четком режиме дня. Если ребенок спит, ест, играет и ходит в одно и то же время дня, у него вырабатывается определенный рефлекс, привычка засыпать, есть и играть в одно и то же время. Несоблюдение режима останавливает развитие условных рефлексов, ребенок становится беспокойным и раздражительным.
У каждого ребенка должен быть определенный режим. В основе режима лежит правильное чередование сна, бодрствования, игр, занятий и т. п.
В возрасте 3—5 лет ребенку полагается спать около 12,5 часа, детям 6—10 лет — 10,5 часа, школьникам 12—15 лет — не менее 9,5 часа, а старшим школьникам рекомендуется 8—9 часов сна.
Кроме ночного сна продолжительностью 10—12 часов ребенок в возрасте 5 месяцев должен спать днем 3—4 раза, в 5—9 месяцев — 3 раза, с 9 месяцев до 1,5 года — 2 раза, после полутора лет — 1 раз. Длительность каждого дневного сна около 2 часов. детей полезно приучать спать с расстегнутыми руками, на правом боку.
Дети как раннего возраста (до 3 лет), так и старшего непроизвольно мочатся ночью (мальчики чаще, нем девочки).
Чтобы это не привело к нарушению сна, вечером прием жидкости ребенком несколько ограничивают и перед сном дают что-нибудь соленое, например, кусок соленого огурца. Ночные кормления нарушают режим ребенка и должны быть исключены.
Ребенок в зависимости от возраста должен получать разное количество еды, при этом оно должно быть разнообразным. Для малыша до 4—5 месяцев идеальная пища — грудное молоко. он легче усваивается и полностью удовлетворяет потребности организма на этой стадии развития.
В возрасте 1—2 месяцев малыша кормят 7 раз, делая 6-часовой ночной перерыв. При этом за сутки расходуется 700—800 мл молока, т. е. 100—120 мл на одно кормление. В каждом следующем месяце он получает надбавку по 50 мл. В возрасте 6 месяцев, а иногда немного раньше ребенок получает 1 л молока — 5 раз в сутки по 200 мл. С 6 месяцев до года количество еды не увеличивается, но меняется ее качество, так как вводится прикорм.
К 10-12 месяцам малыша отлучают от груди и полностью переводят на разнообразное питание, так как в это время ему необходимы вещества, которых нет в материнском молоке, а также требуется больше белков, минералов и грубой клетчатки. Не рекомендуется полное отлучение от груди летом и в период болезни малыша. Детей старше года кормят 4 раза в день. Необходимо строго соблюдать фиксированные часы приема пищи.
Режим для ребенка от 1до 3 месяцев
|
Элементы режима |
Время, ч |
|
|
1 вариант |
2 вариант |
|
|
Пробуждение, туалет, кормление |
6.00—6.30 |
8.00 – 8.30 |
|
Бодрствование |
6.30—7.00 (7.30) |
8.30 – 9.30 |
|
1-й дневной сон |
||
|
(на воздухе) |
7.00 (7.30)— 9.30 |
9.30 – 11.30 |
|
Кормление |
9.30 |
11.30 |
|
Бодрствование |
9.30 —11.00 |
11.30 – 12.30 (13.00) |
|
2-й дневной сон |
||
|
(на воздухе) |
11.00—13.00 |
12.30 (13.00) – 15.00 |
|
Кормление |
13.00 |
15.00 |
|
Бодрствование |
13.00 – 14.00 (14.30) |
15.00 – 16.30 |
|
3-й дневной сон |
||
|
(на воздухе) |
14.00 (14.30) —16.30 |
16.30 – 18.30 |
|
Кормление |
16.30 |
18.30 |
|
Бодрствование |
16.30—17.30 |
18.30– 20.30 |
|
4-й дневной сон |
17.30 – 19.30 |
– |
|
Купание |
19.30 |
20.00 |
|
Кормление |
20.00 |
|
|
Ночной сон |
20.30 – 6.00 |
20.30 – 8.00 |
|
Кормление ночное |
23.30 |
22.00 и в 2 –3 ч |
Режим для 5—6-месячного ребенка
|
Элементы режима |
Время, ч |
|
|
1 вариант |
2 вариант |
|
|
Пробуждение, туалет, кормление |
6.00—6.30 |
7.00 – 7.30 |
|
Бодрствование |
6.30—8.00 |
7.30 – 9.30 |
|
1-й дневной сон |
||
|
(на воздухе) |
8.00—10.00 |
9.30 – 11.00 |
|
Кормление |
10.00 |
11.00 |
|
Бодрствование |
10.00—12.00 |
11.00 – 13.00 |
|
2-й дневной сон |
||
|
(на воздухе) |
12.00—14.00 |
13.00 – 15.00 |
|
Кормление |
14.00 |
15.00 |
|
Бодрствование |
14.00—16.00 |
15.00 – 17.30 |
|
3-й дневной сон |
||
|
(на воздухе) |
16.00—18.00 |
17.30 – 19.00 |
|
Кормление |
18.00 |
19.00 |
|
Бодрствование |
18.00—20.00 |
19.00 – 21.00 |
|
Купание |
19.30 |
20.30 |
|
Сон |
20.00—6.00 |
21.00 – 7.00 |
|
Кормление ночное |
22.00 (или в 1—2 ч) |
23.00 (или в 2 –3 ч) |
Режим для 9—12-месячного ребенка
|
Элементы режима |
Время, ч |
|
|
1 вариант |
2 вариант |
|
|
Пробуждение, туалет |
6.00—7.00 |
7.00 – 8.00 |
|
Завтрак |
7.00 |
8.00 |
|
Бодрствование |
6.00—9.00 (9.30) |
7.00 – 9.30 (10.00) |
|
1-й дневной сон |
||
|
(на воздухе) |
9.00 (9.30)—11.30 |
9.30 (10.00)– 12.00 |
|
Кормление |
11.30 |
12.00 |
|
Бодрствование |
11.30—14.00 (14.30) |
12.00– 16.30 |
|
Полдник |
– |
16.00 |
|
2-й дневной сон |
||
|
(на воздухе) |
14.00 (14.30)—16.00 |
16.30 – 17.00 |
|
Полдник |
16.00 |
– |
|
Бодрствование |
16.00 – 19.30 |
17.00 – 20.30 |
|
Купание |
18.30 |
19.00 |
|
Ужин |
19.00 |
19.30 |
|
Сон |
20.00—6.00 |
20.30 – 7.00 |
|
Кормление ночное |
23.00 (или в 1—2 ч) |
24.00 (или в 2 –3 ч) |
Режим для 1,5 – 2х-летнего ребенка
|
Элементы режима |
Время, ч |
|
Пробуждение, туалет |
7.00 – 8.00 |
|
Завтрак |
8.00 |
|
Игра, прогулка |
8.30 – 12.00 |
|
Обед |
12.00 – 12.30 |
|
Дневной сон |
12.30 – 15.00 (15.30) |
|
Полдник |
15.30 |
|
Игра, прогулка |
16.00 – 19.00 |
|
Купание |
19.00 – 19.30 |
|
Ужин |
19.30 – 20.00 |
|
Спокойная игра |
20.00 – 20.30 |
|
Сон |
20.30 – 7.00 |
Режим для 2х – 3х-летнего ребенка
(летний вариант)
|
Элементы режима |
Время, ч |
|
Пробуждение, гимнастика, водные процедуры |
6.30 – 7.30 |
|
Завтрак |
7.30 – 8.00 |
|
Игра, прогулка |
8.00 – 10.30 |
|
Второй завтрак |
10.30 (11.00) – 11.00 (11.30) |
|
Дневной сон |
11.30 – 14.30 |
|
Обед |
14.30 – 15.00 |
|
Игра, прогулка |
15.30 – 19.00 |
|
Ужин |
19.00 – 19.30 |
|
Спокойная игра |
19.30 – 20.30 |
|
Купание, гигиенические процедуры |
20.30 – 21.00 |
|
Сон |
21.00 – 6.00 |
ОСНОВНЫЕ ПРИНЦИПЫ РЕКОМЕНДУЕМЫХ ВОСПИТАТЕЛЬНЫХ ВОЗДЕЙСТВИЙ
Педагоги и воспитатели бьют тревогу: нынешнее поколение родителей катастрофически теряет авторитет в глазах своих детей. Такое положение является опасным — и прежде всего для самих детей. Мир становится все тяжелее и неудобнее, поэтому многие родители считают необходимым как можно дольше защищать своих детей от всех забот и потрясений, решать все проблемы и конфликты за них. Семейная жизнь должна быть по возможности гармоничной, — считают родители, — а возможные конфликты не должны касаться детей.
Однако педагоги и психологи считают, что эта тенденция вызывает тревогу и что последствия могут быть самыми ужасными. Чему научится ребёнок, который вырастает в коконе, созданном заботливыми родителями? Как могут дети, которым всё падает с неба, установить связь между успехом и напряжённым трудом, приведшим к нему?!
Педагоги считают, что у избалованных детей худшая стартовая позиция для успеха в нашем непростом мире. Когда родители дают своим детям слишком много, они блокируют их эмоциональное созревание, чувство ответственности и мотивацию к успеху. И это суровое осуждение целого поколения родителей, которые хотят сделать все для своих детей наилучшим образом и, по возможности, без авторитарного давления.
Авторитарность давно уже стала ругательным словом в педагогике. Союзы между родителями и детьми считаются привилегированными. Родители всегда стояли перед дилеммой: строить отношения со своими детьми на понимании и требовании осмотрительности или устанавливать твердые границы и правила поведения. Чрезмерно мягкое и уступчивое поведение родителей приводит к парадоксальному результату: у ребёнка теряется уверенность в том, что родители разбираются в жизненных вопросах лучше, чем он сам. Многие поколения педагогов и образованных людей давали мудрые советы: детям по-прежнему нужны твердо установленные границы и правила. Ныне эта истина часто отвергается.
Увы, отвергается не только она. Детям нужны серьёзные раздражители: трудные задания, конкурсы, спортивные соревнования и т.п. Восхождение, бег, драки, использование огня и ножа — любое занятие, которое может быть опасным, часто отвергается излишне осторожными родителями. Они слишком быстро вмешиваются в конфликты, слишком быстро разрешают споры и слишком быстро предупреждают об опасности. Но сами дети должны научиться разрешать конфликты, избегать или преодолевать их, самостоятельно оценивать опасность. И это обучение тем успешнее, чем в более раннем возрасте оно происходит. Получается, что родители из самых лучших побуждений усложняют жизнь своим детям, а следовательно, и себе.
В последнее время появилось модное слово для обозначения «испорченной ловушки», в которую часто попадают родители. С одной стороны, они требуют от своих детей высоких результатов, например, в учебе. С другой стороны, у родителей часто не хватает времени, а иногда и необходимых знаний, чтобы способствовать достижению этих результатов. Поэтому, чтобы заглушить укоры совести, они балуют своих детей. Разрешить это противоречие непросто.
Родители несут ответственность за результаты воспитания детей и поэтому иногда должны принимать непопулярные решения. И в первую очередь — объяснить своим детям, что не все в жизни может идти так, как им хотелось бы. Знаменитый просветитель Песталоцци писал: «Быть матерью или отцом — значит сидеть на троне и управлять разумно и доброжелательно».
Воспитание — это всегда сложный творческий процесс. И в этом процессе многое или почти все зависит как от личности педагога, так и от личности образованного человека. Поэтому тут нельзя дать однозначный совет: делайте — и успех гарантирован. Но несколько предостережений всё-таки можно сделать. Вот то, чего безусловно должны избегать родители:
— Никогда не делайте вид, что лишаете ребёнка своей любви и не наказывайте его своим равнодушием. Это самое больное мучение для детской души. Ведь ребёнок действительно думает, что родители его больше не любят. Если же он чувствует ложь, то родители потеряют его доверие.
— Не следует проявлять слишком большую строгость. Те, кто ограничиваются приказами, а не объяснениями, не обучают, а воспитывают ребенка. Если ребёнок не может осознать причины запрета, он слушается старших только из страха, а не из понимания
— Избегайте завышенных ожиданий. Конечно, способности детей к музыке и балету, математике и спорту должны быть раскрыты как можно скорее, но дальнейшая жизнь ребенка не должна зависеть от направления его навыков или таланта. Несбывшиеся надежды — повод для разочарований, но в жизни все может измениться. Это значит, что ребёнок должен вырасти человеком разносторонним
— Избегайте тотального планирования. Сегодняшние дети должны многому научиться. Но когда они чересчур заняты и имеют слишком много дополнительных нагрузок — занятий спортом, музыкой, рисованием и т.д. — это вызывает повышенный прессинг на неокрепшую детскую душу. Нужно, чтобы у детей было время для себя, для того, чтобы делать то, что доставляет им удовольствие
- Никогда не вымещайте на детях своё настроение. Если Вам необходимо разрядиться, а ребёнок становится громоотводом, это полностью лишает его уверенности в себе
- Не избегайте телесного контакта с ребёнком. Это исключительно важно в любом возрасте. Ведь именно благодаря нежности и ласке ребенок чувствует себя защищенным. А это повышает его чувство уверенности в себе.
И в заключение можно повторить, что воспитание — это и работа, и творчество. Но как счастливы бывают родители, когда им удаётся воспитать своего ребёнка достойным человеком!
ПРИНЦИПЫ МАССАЖА ДЕТЕЙ
Наши прабабушки догадались о пользе массажа, хотя могут даже не знать этого слова. Вспомните популярные детские стишки, поговорки, которые сопровождали повязку, все эти «затяжки для перьев, для ручек» или бессмертную «ворона-сорока», которая ласкала ладони и месила каждый палец. При тугом пеленании ребенка без этого просто не обойтись. Но сегодняшнего ребенка, который получил больше свободы благодаря новым способам ухода за ним, тоже нужно активно стимулировать.
Массаж и гимнастика сочетают в себе еще и воздушную ванну, т. е. закаливающую процедуру, и контакт «кожа к коже». И, что не менее важно, восемь минут массажа — это время эмоционального общения и радости.
Во время массажа образуются биологически активные вещества, которые участвуют во многих жизненно важных процессах в организме малыша. Расширяются сосуды, усиливается кровообращение, укрепляются мышцы.
Работая с полуторамесячным-двухмесячным малышом, они используют только одну из техник массажа — поглаживание.
После исчезновения мышечной гипертонии применяют и другие приемы массажа: легкие растирание, разминание, ударные и пассивные упражнения с постепенным их усложнением. Эти массажные и гимнастические приемы у малышей с массой тела при рождении менее 1500 г можно применять только с 6 месяцев, а у малышей с массой тела более 2000 г — с 2-3 месяцев. После 7-9 месяцев с малышом выполняются более сложные упражнения: повороты с живота на спину, ползание, вставание на четвереньки, приседание, вставание на ножки.
Мать обучается приемам массажа и гимнастики в кабинете, чтобы вырастить здорового ребенка в детских поликлиниках с помощью специально обученной медсестры, а при ее отсутствии — подшефной медсестры.
Детям грудного возраста массаж делают в помещении при температуре 20—22°С. На стол нужно положить четверное одеяло, затем клеенку и пеленку. При необходимости руки смазывают кипяченым растительным маслом, используют тальк при повышенной влажности кожи.
Массаж начинают со спины, затем переходят на заднюю поверхность шеи, рук, ног. Перевернув ребенка на спину, массируют грудь, руки, ноги, живот (особенно осторожно — область печени и почек).
Массаж рук.

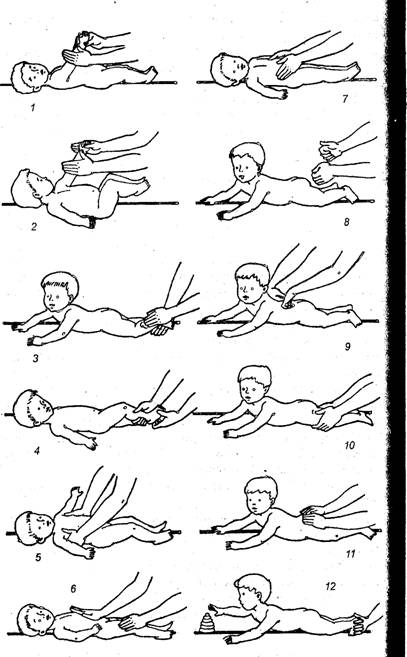 |
2. Массаж ног. Возьмите правую ножку ребенка в ладонь правой руки и левой поглаживайте от стопы до складки промежности сначала по спине, затем по внешней поверхности голени и бедра. Левую ножку массируют правой рукой. Повторить 8—10 раз.
Массаж стоп.
4. Упражнение для стоп .
Упражнение для туловища, Массаж живота, Массаж груди., Массаж позвоночника., Массаж спины., Массаж ног., Массаж ягодиц.
12. Согните ножки малыша и соедините стопы так, чтобы они упирались в ладони. Побуждайте к ползанию, легко подталкивая подошвы.
ГИМНАСТИЧЕСКИЕ КОМПЛЕКСЫ ДЛЯ ДЕТЕЙ ОТ 9 ДО 12 МЕСЯЦЕВ
Занятия помогут ребенку увереннее сделать свои первые шаги. Она способствует закаливанию — ведь в это время малыш раздет. Физический контакт с матерью или отцом дает ребенку чувство защищенности, спокойствия и вызывает целый ряд положительных эмоций.
Круговые движения руками., Поднимание выпрямленных ног.
3. Топанье. Малыш лежит в том же положении — на спине. Ноги согнуты в тазобедренных и коленных суставах, ступни упираются в стол. Приговаривая «топ-топ-топ», покажите ему, как можно топать по столу. Получится что-то вроде бега на месте.
Поворот со спины на живот., Вставание на ноги из положения лежа на животе., Наклоны и выпрямления туловища., Присаживание., Сгибание и разгибание руке положении сидя, Приседание., Присаживание.
ПРОФИЛАКТИЧЕСКИЕ ПРИВИВКИ, ПАТОЛОГИЧЕСКИЕ РЕАКЦИИ НА ПРИВИВКИ И СРОКИ ИХ ВОЗНИКНОВЕНИЯ
Российский календарь профилактических прививок
|
Возраст Вакцина |
4-7 дней |
1 мес. |
3 мес. |
4 мес. |
5 мес. |
12 мес. |
15 мес. |
18 мес. |
24 мес. |
6 лет |
7 лет |
11 лет |
14 лет |
16 лет |
17 лет |
|
Туберкулез |
БЦЖ, БЦЖ-М |
— |
— |
— |
— |
— |
— |
— |
— |
— |
2) |
— |
3) |
— |
— |
|
Дифтерия , коклюш , столбняк |
— |
— |
АКДС |
АКДС |
АКДС |
— |
— |
АКДС |
— |
АДС-М |
— |
АД-М |
— |
АДС-М 4) |
|
|
Полиомиелит |
— |
— |
ОПВ |
ОПВ |
ОПВ |
— |
— |
ОПВ |
ОПВ |
ОПВ |
— |
— |
— |
— |
— |
|
Корь , паротит , краснуха |
— |
— |
— |
— |
— |
1) |
— |
— |
1) |
— |
— |
— |
— |
— |
|
|
Гепатит В 5) |
6) |
— |
— |
— |
— |
— |
— |
— |
— |
— |
— |
— |
— |
||
|
— |
— |
— |
7) |
— |
— |
— |
— |
— |
— |
— |
— |
— |
|||
|
ПРИВИВКИ, НЕ ВХОДЯЩИЕ В КАЛЕНДАРЬ, НО ВОЗМОЖНЫЕ НА КОММЕРЧЕСКОЙ ОСНОВЕ |
|||||||||||||||
|
Гемофильная инфекция |
— |
— |
— |
— |
— |
— |
— |
— |
— |
— |
— |
— |
|||
1) Вакцинация против кори, эпидемического паротита и краснухи проводится моновакцинами или тривакциной (корь, краснуха и эпидемический паротит) при условии осуществления производства отечественных препаратов или закупок зарубежных вакцин, зарегистрированных в установленном порядке.
2) Ревакцинация проводится детям, неинфицированным туберкулезом.
3) Ревакцинация проводится детям, неинфицированным туберкулезом и не получившим прививку в 7 лет.
4) далее каждые 10 лет
5) прививка от гепатита входит в российский календарь только «теоретически». Практически ее делают очень редко (в случае повышенного риска заражения гепатитом).
6) данная схема применяется в случае рождения ребенка от матери-носителя гепатита В
7) данная схема применяется для всех остальных
Природа вакцинальных реакций
Принцип иммунизации основан на том, что после заражения ослабленными или мертвыми микроорганизмами, вызывающими заболевание (в форме вакцины), или токсинами, которые они производят, происходит их расщепление теплом тела или химическими веществами (превращаясь в токсоид), после чего организм приобретает способность вырабатывать антитела, которые бы он вырабатывал, если бы на самом деле был заражен данным заболеванием. Вооруженные специальной памятью, являющейся уникальной особенностью иммунной системы, эти антитела «узнают» болезнетворные микроорганизмы в том случае, если они атакуют организм, и уничтожают их.
поствакцинальными осложнениями
Различия между поствакцинальными реакциями и поствакцинальными осложнениями весьма условны. Поэтому оба типа реакций объединяют термином «побочные реакции».
Помимо «настоящих» поствакцинальных осложнений, в поствакцинальном периоде могут наблюдаться патологические процессы, возникающие из-за провокационного действия прививок. Речь идет об обострении хронических заболеваний и возрождении скрытой инфекции у привитых. при этом прививки являются скорее не причиной, а скорее условием, благоприятству.
Появление клинических симптомов после введения вакцины не означает, что эти симптомы были вызваны вакциной. Последнее может быть связано с добавлением любой интеркуррентной инфекции, которая может изменить и усложнить реакцию организма на вакцинацию и, в некоторых случаях, способствовать развитию поствакцинальных осложнений.
В целом живые вакцины вызывают больше побочных реакций, чем вакцины с убитыми частицами. Последние, как правило, более реактогенны, чем субъединичные вакцины. Еще менее реактогенны синтетические вакцины. Побочные действия вакцин, как правило, проявляются в пределах 4-х недель после иммунизации. Лишь после БЦЖ-прививки остеомиелиты могут проявляться даже через 14 мес. после вакцинации.
Реакции на инактивированные вакцины обычно развиваются рано. Например, общие реакции с повышением температуры и фебрильными судорогами на введение АКДС и АДС-М вакцин появляются не позднее 48 ч. после прививки. При введении живых вакцин реакции (кроме аллергических немедленного типа) не могут появляться раньше 4-го дня и более чем через 12-14 дней после введения коревой и 30 дней после введения живой полиомиелитной и паротитной вакцин.
Реакции, связанные с вакцинацией, различны — от тривиальных и дискомфортных состояний до тяжелых и даже смертельных.
Различают местные и общие реакции. Местные реакции возникают обычно на месте введения препарата и варьируют от легкого покраснения, лимфаденитов до тяжелого гнойного абсцесса. Общие реакции проявляются чаще всего в виде аллергических, а также незначительного или сильного повышения температуры с вовлечением в процесс различных систем и органов, наиболее тяжелым, из которых является поражение центральной нервной системы.
В соответствии с Федеральным законом Российской Федерации «Об иммунопрофилактике инфекционных болезней» государственному статистическому учету подлежат следующие тяжелые и (или) стойкие нарушения состояния здоровья, возникшие вследствие профилактических прививок:
— анафилактический шок и другие аллергические реакции немедленного типа, синдром сывороточной болезни;
— энцефалит, энцефаломиелит, миелит, моно(поли)-неврит, полирадикулоневрит, энцефалопатия, серозный менингит; афебрильные судороги, отсутствовавшие до прививки и повторяющиеся в течение 12 мес. после прививки;
— различные формы генерализованной БЦЖ-инфекции.
О всех случаях выявления перечисленных осложнений врач (фельдшер) информирует вышестоящие органы здравоохранения. О неосложненных единичных случаях сильных местных реакций (в т.ч. отек, гиперемия более 8 см в диаметре) и единичных сильных общих реакций (в т.ч. температура выше 40°C, фебрильные судороги) на вакцинацию, а также о легких проявлениях кожной и респираторной аллергии вышестоящие органы здравоохранения не информируются. Эти реакции регистрируются в истории развития ребенка, медицинской карте ребенка или амбулаторного больного, сертификате о профилактических прививках и в журнале записей о прививках, ведущемся в поликлинике.
Каждый случай поствакцинального осложнения, потребовавший госпитализации или завершившийся летальным исходом, должен быть расследован комиссионно специалистами (педиатром, терапевтом, иммунологом, эпидемиологом и др.), назначаемыми главным врачом областного центра Госсанэпиднадзора в субъекте Российской Федерации.
Что касается частоты поствакцинальных осложнений, то первое место в их структуре занимают осложнения после АКДС-вакцинации (до 60% от всех осложнений), причем этот показатель остается стабильным. Можно надеяться, что в перспективе широкое использование бесклеточного коклюшного компонента приведет к значительному снижению этих осложнений.
В заключение следует подчеркнуть, что, несмотря на возможные осложнения, польза от применения вакцин несопоставимо выше того риска, которому подвергается прививаемый. Именно профилактические прививки позволяют с наименьшими экономическими затратами спасти многие миллионы детских жизней от инфекционных заболеваний.
Процесс вакцинации
Перед прививкой ребенок приглашается в поликлинику для медицинского осмотра, в ходе которого определяются ранее перенесенные заболевания, аллергическая настроенность организма, реакции крови, мочи. В день прививки врач тщательно осматривает ребенка, измеряет температуру тела и если находит, что он здоров, разрешает вакцинирование. Если же ребенок нездоров, ему назначается обследование и лечение.
После перенесенных острых заболеваний прививки проводят не ранее чем через месяц с момента клинического выздоровления, а после инфекционного гепатита, менингококковой инфекции — не ранее чем через 6 месяцев после выздоровления. Дети, получившие прививку против одной инфекции, могут быть привиты против другой не ранее чем через 2 месяца. Прививки против полиомиелита могут быть проведены в один день с вакцинацией против коклюша, дифтерии и столбняка.
На каждого ребенка создается специальная карта, которая хранится в кабинете иммунопрофилактики.
Первичную вакцинацию здоровым новорожденным осуществляют на 4—7-й день жизни сухой вакциной БЦЖ-1 в дозе 0,05 мг ослабленных живых микобактерий в объеме 0,1 мл строго внутрикожно. Введение препарата под кожу недопустимо, т. к. при этом может образоваться холодный абсцесс.
У новорожденных нормальная прививочная реакция появляется через 4—6 недель, а у ревакцинированных — через 1—2 недели и ранее.
Реакции подвергаются обратному развитию в течение 2—3 месяцев, а иногда и в более длительные сроки. У 90—95 % вакцинированных на месте прививки должен образоваться поверхностный рубчик размером до 10 мм в диаметре. При динамичном наблюдении за поствакцинальной реакцией одновременно необходимо пальпировать подмышечные лимфоузлы. В случае их увеличения ребенка необходимо показать детскому фтизиатру.
Ревакцинации подлежат здоровые дети, подростки и взрослые в декретированных возрастах, имеющие отрицательную реакцию Манту с 2 ТЕ ППД-Л. Реакция считается отрицательной при полном отсутствии инфильтрата (гиперемии) или при наличии уколочной реакции (1 мм).
Интервал между постановкой пробы Манту и ревакцинацией должен быть не менее 3 дней и не более 2 недель.
Первая ревакцинация детей проводится в 7 лет, вторая — в 11—12, третья в 16—17 лет.
Плановые прививки против полиомиелита получают дети в возрасте от 3 до 16 лет. Вакцинация проводится трехкратно: в возрасте 3 месяцев, 3,5 месяца и 6 месяцев. Ревакцинация проводится на 2-м году двукратно и 1 3-м году двукратно с интервалом в 1,5 месяца. В возрасте 7—8 лет и 15—16 лет ревакцинация проводится однократно.
Прививка против полиомиелита проводится одновременно с прививкой АКДС. Полиомиелитную вакцину применяют за 1 час до еды. Разводить и запивать вакцину водой или другой жидкостью не разрешается. Дозу вакцины капают в рот специальной пипеткой.
Дети, не прошедшие своевременно первый курс вакцинации (ни одной прививки), после снятия противопоказаний получают полный трехкратный курс жидкой вакцины с интервалом в 1,5 месяца.
Дети, привитые 1 раз в курсе ревакцинации, после снятия медотводов получают вторую прививку, и этим завершается ревакцинация.
Полноценная профилактика коклюша, дифтерии и столбняка может быть достигнута только при условии своевременной и качественной иммунизации детей. Для вакцинации применяют следующие препараты:
1. АКДС-вакцина, состоящая из убитых коклюшных микробов, очищенных и концентрированных дифтерийного и столбнячного анатоксинов.
2. АДС — смесь концентрированных и очищенных
дифтерийного и столбнячного анатоксинов. 533
3. АДС-М — смесь тех же анатоксинов, но с уменьшенным содержанием антигенов.
4. АД-М — адсорбированный дифтерийный анатоксин с уменьшенным содержанием антигена.
После прививки необходим осмотр ребенка участковой медсестрой в течение 2—3 дней, так как возможна реакция в виде повышения температуры тела до 39 о С и выше, появления аллергической сыпи, ложного крупа (стенозирующего ларинготрахеита), судорог, шока и т. д.
Вакцинация в таком случае должна быть прекращена или же продолжена АДС-М анатоксином однократно. Все дети с необычными реакциями на вакцины должны наблюдаться врачами-иммунологами.
Внедрение в практику здравоохранения живой коревой вакцины привело к значительному снижению заболеваемости корью. Детям делают прививку против кори с 12-месячного возраста.
Временно освобождаются от прививок больные с острыми заболеваниями, включая период реконвалесценции (не менее 1 месяца), больные с обострением хронических заболеваний, с клинико-лабораторными изменениями — им разрешается прививка только в фазе ремиссии более 1 месяца
При легких формах острых респираторных заболеваний период медотвода сокращается до 2—3 недель.
Прививке подлежат дети в возрасте от 15—18 месяцев до 7 лет, не болевшие ранее паротитом. Если данные анамнеза не подтверждены документально, ребенок подлежит прививке.
Дети старше 15—18 месяцев, не привитые и не болевшие ранее, бывшие в контакте с больным паротитом, подлежат в срочном порядке прививке паротитной вакциной при отсутствии противопоказаний. Противопоказания те же, что при других прививках. Дети, временно освобожденные от прививок, должны быть взяты под наблюдение и учет и своевременно привиты после снятия противопоказаний.
ГРУППЫ РИСКА ДЕТЕЙ ПО ВОЗНИКНОВЕНИЮ ПАТОЛОГИЧЕСКОЙ РЕАКЦИИ НА ПРИВИВКИ
С целью правильной оценки состояния реактивности детей с различной соматической патологией выделяются следующие группы риска:
1. Дети с неврологической патологией
2. Дети с аллергологической патологией.
3. Длительно и часто болеющие, а также дети с тимомегалией или дисбактериозом.
4. Дети с реакциями на прививки.
5. Дети с общесоматической патологией или пострадавшие при аварии на ЧАЭС. Ведение детей этих групп риска проводится иммунологом поликлиники, на которого возложена целенаправленная индивидуальная подготовка ребенка к профилактической вакцинации.
Примерный перечень заболеваний, которые входят в группу высокого вакцинального риска:
1. Группа риска (
2. Группа риска
3. Группа риска
4. Группа риска
5. Группа риска
Противопоказания к вакцинации делят на постоянные (длительные, абсолютные) и временные (относительые).
Примерный перечень абсолютных (постоянных) противопоказаний к плановой вакцинации детей:
1. Анафилактический шок.
2. Сывороточная болезнь.
3. Рецидивирующие отеки Квинке.
4. Синдром Лайела или Стивенса-Джонсона.
5. Распространенная крапивница.
6. Наследственные заболевания ЦНС.
7. Прогрессирующие заболевания ЦНС.
8. Дегенеративные заболевания ЦНС.
9. Суб- и декомпенсированная гидроцефалия.
10. Врожденные или приобретенные пороки сердца в стадии декомпенсации.
11. Подострый септический эндокардит.
12. Неревматические кардиопатии.
13. Ревматизм в активной стадии.
14. Дерматомиозит.
15. Системная красная волчанка.
16. Узелковый периартериит.
17. Склеродермия.
18. Ревматоидный артрит.
19. Хроническая почечная недостаточность.
19а. Хронический гломерулонефрит.
20. Врожденная нефропатия.
21. Хронический активный гепатит и циррозы печени.
22. Хронический панкреатит.
23. Неспецифический язвенный колит.
24. Лейкозы.
25. Лимфогранулематоз.
26. Гемофилия.
27. Тромбоцитопеническая пурпура.
28. Апластическая анемия.
29. Гистиоцитоз Х.
30. Злокачественные новобразования.
31. Гипотиреоз.
32. Гипертиреоз.
33. Дисфункции надпочечников.
34. Врожденные ферментопатии.
35. Сахарный диабет.
36. Иммунодефицитные состояния.
37. Состояние после тяжелых ожогов (III — IV степени).
38. Острый период инфекционных заболеваний.
39. Стадия обострения хронических соматических заболеваний.
40. СПИД и ВИЧ-инфицирование.
Комплексная схема диспансеризации и профилактической иммунинизации детей группы риска включают:
1. Включение ребенка в соответствующую группу высокого вакцинального риска с последующим диспансерным наблюдением.
2. Изучение соматического, аллергического и прививочного анамнеза.
3. Клиническое обследование ребенка, проводимое иммунологом с привлечением необходимых специалистов.
4. Лабораторное обследование: гемограмма, протеинограмма, СРБ, реакция иммунолейколиза и исследование напряженности иммунитета к вакцинальным антигенам в реакции РПГА, проба Манту с 2 ТЕ, УЗИ тимуса и др.
5. На основании результатов клинического наблюдения, а также лабораторного и инструментального обследования назначение и проведение соответствующих реабилитационных мероприятий.
6. Назначение соответствующей диетотерапии с элиминацией пищевых причинно-значимых аллергенов.
7. Контрольное клиническое и лабораторное обследование с применением указанных выше методик после проведения реабилитационных мероприятий и наступления периода стойкой ремиссии.
8. В зависимости от результатов клинического и лабораторного обследования решение вопроса о возможности профилактической иммунизации.
9. С учетом группы риска, диагноза, прививочного анамнеза, времени года и состояния здоровья ребенка выбор оптимальных сроков иммунизации и составление индивидуальных схем-календарей прививок.
10. Выбор оптимальных вакцинальных препаратов и проведение иммунизации на фоне предварительной гипосенсибилизирующей и общеукрепляющей терапии.
11. Наблюдение за ребенком в поствакцинальном периоде, учет местных и общих реакций.
12. Катамнестическое наблюдение за привитыми с забором крови на 3-4 неделе для определения напряженности поствакцинального иммунитета, определение степени сенсибилизации к прививочным антигенам при помощи РИЛ или РТМЛ, а также планирование дальнейшей иммунизации. Применение указанного комплекса мероприятий по диспансеризации детей группы риска позволяет добиться охвата активной иммунизацией без осложнений до 70% детей с противопоказанием для прививок.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
[Электронный ресурс]//URL: https://psychoexpert.ru/referat/kontrol-za-razvitiem-detey-rannego-vozrasta/
1. Справочник медицинской сестры. /И.М.Менджерицкий. – Ростов-на-Дону: «Феникс», 1997г.
2. 10000 советов медсестре по уходу за больными. /Н.Б.Садикова. – Минск: «Современный литератор», 1999г.
3. Справочник медицинской сестры по уходу./Под ред. Палеева Н.Р. – М.: ООО «Издательство АСТ», 1999г.
4. Советы и рецепты опытной няни./Добронравова В., Быкрвская Н.З., Самойлова А.В. – М.: ЗАО «БАО – ПРЕСС», 2000г.
5. Использование иммунологических исследований в профилактике инфекций, управляемых вакцинацией. (Методические рекомендации) /Слюсарь Л.И. и соавт — М., 1992.
